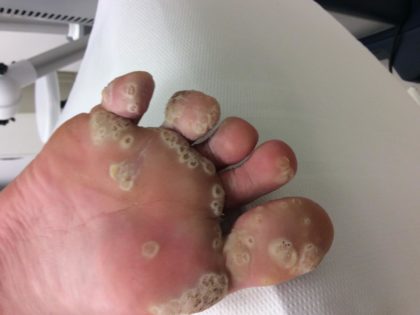
Brodawki wirusowe

Brodawki wirusowe to grudkowate zmiany wywołane przez wirusa brodawczaka ludzkiego (human papilloma virus – HPV), do zakażenia dochodzi przez kontakt bezpośredni, możliwe jest również samozakażenie na skutek rozdrapania występującej już brodawki. Objawem pierwotnym jest grudka o średnicy od kilku do kilkunastu milimetrów, o zabarwieniu zbliżonym do koloru skóry. Z czasem brodawki rozrastają się i rogowacieją, a ich powierzchnia staje się szorstka i nierówna. Zazwyczaj nie dają objawów bólowych. Mogą występować pojedynczo bądź w grupie, zdarza się, że zlewają się zajmując znaczny obszar skóry.
Najczęściej zmiany zlokalizowane są na palcach rąk, wałach okołopaznokciowych oraz pod płytką paznokciową, a także na stopach.
Szczególnym przypadkiem brodawek wirusowych, są przenoszone drogą płciową kłykciny kończyste, występujące na narządach płciowych oraz w okolicy odbytu, a także w jamie ustnej i gardle.
Przyjmuje się, że co dziesiąta osoba jest zarażona wirusem brodawczaka. Szczególnie narażone są dzieci i młodzi dorośli oraz osoby z chorobami przebiegającymi z obniżeniem odporności, takimi jak AIDS, chłoniak, a także pacjenci leczeni immunosupresyjnie lub cierpiący na atopowe zapalenie skóry.
Brodawki zwykłe
Brodawki stóp
Brodawki płaskie
Brodawki przejściowe
Epidermodysplasia verruciformis
Kłykciny kończyste
Kłykciny kończyste (brodawki płciowe, verrucae genitales, condyloma acuminata) są zmianami w kolorze ciała – mającymi kształt uszypułowanych grudek, są elastyczne i mają skłonność do zlewania i kalafiorowatego rozrostu. Przenoszone są drogą płciową i wywoływane przez wirusy HPV-6 oraz HPV-11. Najczęściej umiejscowione są na zewnętrznych narządach płciowych lub w okolicy odbytu, czasami w kanale odbytu. Rzadko mogą powstawać w pochwie lub na szyjce macicy. Występują bardzo często. Około 1-2% osób aktywnych seksualnie choruje na kłykciny. Najczęściej chorują osoby w wieku 20-30 lat. Kłykciny z reguły pojawiają się w kilka tygodni po kontakcie z osobą zarażoną. Zdarzają się zarażenia bezobjawowe – po kontakcie seksualnym z nosicielem wirusa HPV dochodzi do zarażenia nie dającego żadnych objawów zewnętrznych, ale osoba która staje się nosicielem może zarażać innych partnerów. Po infekcji, a przed wystąpieniem zmian w skórze chorzy mogą odczuwać pieczenie, swędzenie, przeczulicę.
Kłykciny rozpoznaje się najczęściej na podstawie ich charakterystycznego wyglądu. Ponieważ pacjent może być zarażony więcej niż jednym typem wirusa HPV, u kobiet z kłykcinami kończystymi zaleca się badanie cytologiczne, by sprawdzić obecność nieprawidłowych komórek szyjki macicy, powstających wskutek zarażenia przez inne typy HPV, zarówno wysokiego jak i niskiego ryzyka rozwoju nowotworu.
Niestety, stosunkowo często dochodzi do nawrotu kłykcin kończystych po leczeniu zabiegowym. Odsetek nawrotów choroby sięga 90%. Dzieje się tak, ponieważ wirusy HPV, wywołujące kłykciny, mogą wciąż być obecne na błonach śluzowych narządów płciowych, a proces gojenia sprzyja aktywacji cyklu życiowego tego wirusa.

Możliwe jest samoistne ustąpienie zmian, ale najczęściej wymagają one intensywnego leczenia. Leczenie brodawek wirusowych bywa trudne, bardzo często dochodzi do nawrotu choroby. W związku z tym stosuje się różne metody leczenia, często łączy się farmakoterapię z zabiegami. Obecnie uznaje się, że laser CO2 jest jedną z najbardziej skutecznych metod leczenia zabiegowego.
Usunięcie laserem CO2 – zabieg polegający na odparowaniu zmienionej przez wirus skóry, wykonywany jest w znieczuleniu miejscowym poprzez zastrzyk lub pokrycie kremem znieczulającym, na godzinę przed zabiegiem.
Po znieczuleniu, zmienioną skórę odparowuje się laserem CO2 i zakłada opatrunek. Rany goją się zazwyczaj w ciągu 7-14 dni, najczęściej nie pozostawiając blizny. Przy nawrotowych, dużych brodawkach, włącza się dodatkowe leczenie farmakologiczne.
Zaletą lasera CO2 jest precyzja z jaką wykonuje się zabieg i usuwa zmienioną przez wirus skórę, małe ryzyko pozostawienia szpecącej blizny, szybkość wykonania i bezkrwawość zabiegu oraz stosunkowo dobre gojenie.
Terapia fotodynamiczna PDT – nowoczesna metoda usuwania i diagnozowania wielu zmian skórnych. Polega na aplikacji na leczoną zmianę substancji światłouczulającej, która osadza się w jej strukturach komórkowych, a następnie naświetleniu określoną długością światła, którego energia pochłaniana jest przez fotouczulacz. W trakcie naświetlania dochodzi do szeregu reakcji fizykochemicznych prowadzących do zniszczenia chorobowo zmienionych komórek.
Krioterapia – zabieg ograniczony obecnie do wąskiej grupy pacjentów, znacznie lepsze efekty daje laser CO2 .
Usunięcie chirurgiczne – w wyjątkowych przypadkach bardzo dużych brodawek wirusowych płciowych, konieczne jest wykonanie zabiegu usunięcia chirurgicznego, w znieczuleniu miejscowym a nawet przewodowym czy ogólnym.
Metody „chemiczne” – polegają na stopniowym chemicznym „wypalaniu” brodawek, przy zastosowaniu różnych substancji (najczęściej są to kwas mlekowy i kwas salicylowy) oraz jednoczesnym ich „rozmiękczaniu” za pomocą kąpieli w ciepłej wodzie. Podobne działanie ma azotan srebra, czyli tak zwany lapis. Minusem miejscowo stosowanych preparatów jest długotrwałość leczenia, podrażnienie okolicznej skóry wokół zmiany oraz częste nawroty.
W Epi-Centrum oferujemy usuwanie brodawek metodą laserową przy wykorzystaniu terapii fotodynamicznej PDT i lasera CO2.
zarezerwuj wizytę
CHCESZ ZAPISAĆ SIĘ NA WIZYTĘ?